Diagnose

Seitenübersicht:
Zusammenfassung:
Der Pathomechanismus der Histamin-Intoleranz ist noch nicht zweifelsfrei geklärt. Vermutlich handelt es sich nicht um eine einzelne, sondern um ein komplexes Zusammenspiel mehrerer Ursachen, die in unterschiedlichen Kombinationen auftreten können. Eine zuverlässige Labordiagnostik zur definitiven Diagnose existiert derzeit nicht. Trotzdem können Verdachtsfälle bereits jetzt abgeklärt und sinnvoll beraten werden, da eine funktionierende Therapie vorhanden ist.
Die Verdachtsdiagnose Histamin-Intoleranz wird wie folgt gestellt:
Anamnesegespräch mit Symptomtagebuch
Im Arzt-Patientengespräch klären, ob Anzeichen für eine Histamin-Intoleranz bestehen. Ein vom Patienten geführtes Ernährungs- und Symptomtagebuch kann hierbei hilfreich sein.
Differenzialdiagnose
Differenzialdiagnostisch das Vorhandensein anderer Erkrankungen abklären (Ausschlussdiagnose)
Diagnose
Diagnosekriterien der Histamin-Intoleranz:
- Histaminsymptome sind vorhanden in einem therapiebedürftigen Ausmass.
- Besserung unter Histamin-Auslassdiät
- Besserung durch H1- und H2-Antihistaminika.
[Reese et al. 2017; Maintz and Novak 2007; Wenzel 2013; Reese et al. 2012]
Diagnostische Eliminationsdiät
Methode der Wahl: Eine diagnostische Eliminationsdiät (=Auslassdiät) durchführen, wie auf der Seite Therapie und den dazu gehörenden Unterseiten, insbesondere auf der Seite Ernährungsumstellung, oder im Buch „Mastzellenfreundliche und histaminarme Küche“ beschrieben. Als fakultativer Bestandteil der diagnostischen Eliminationsdiät kann anschliessend evtl. noch ein Provokationstest durchgeführt werden.
Keine laboranalytische Diagnose
Es werden diverse Testmethoden angeboten, die auch häufig eingesetzt werden. Eine Expertengruppe ist jedoch zum Konsens gelangt, dass von der Anwendung laboranalytischer Diagnosemethoden eher abzuraten ist, weil diese nicht aussagekräftig seien [Reese et al. 2012].
Eigenverantwortung des Patienten
Fazit: Leider kann man sich nicht einfach so vom Arzt auf Histamin-Intoleranz testen lassen. Gehen Sie daher bitte nicht mit zu grossen Erwartungen zum Arzt. Als Betroffene(r) haben Sie bei der Diagnosefindung eine Mitwirkungspflicht bzw. müssen sogar den Hauptteil der Abklärungen selbst vornehmen. Sie werden keinen Arzt finden, der täglich frisch für Sie einkauft und kocht. Sie müssen sich deshalb selbst vom Vorliegen einer Unverträglichkeit gegenüber Histamin in der Nahrung überzeugen.
Hier empfehlen wir eine Vorgehensweise zur Abklärung einer histaminvermittelten Symptomatik.
Vorweg sei noch erwähnt: Selbst wenn der Betroffene bisher keinen Zusammenhang zwischen der Nahrungsaufnahme und dem Auftreten von Beschwerden feststellen konnte, oder wenn die Beschwerden permanent andauern, können diverse Symptome trotzdem durch die Ernährung verursacht sein. Dies zeigt sich erst, wenn diese Symptome während der Durchführung der Eliminationsdiät langsam abklingen. Nicht alle Unverträglichkeiten sind reine Nahrungsmittelunverträglichkeiten. Bei einer Histaminsymptomatik stellt man häufig auch fest, dass man auf Umweltfaktoren wie Stress, Leistungsdruck, Sorgen, Ärger, Angst, Duftstoffe, Luftverschmutzung etc. oder auf den weiblichen Monatszyklus reagiert, oder dass Reaktionen scheinbar aus heiterem Himmel kommen, ohne einen Auslöser erkennen zu können. Trotzdem spielt meist auch die Ernährung eine Rolle, oft unbemerkt.
Update:
Anlässlich der SIGHI-Konferenz 2019 in Davos zum Thema «Was ist sinnvoll bei der Abklärung eines Verdachts auf Histamin-Intoleranz» haben wir wieder einmal den aktuellen Stand in der wissenschaftlichen Literatur recherchiert. Dieser ist vorläufig im folgenden Referat zusammengefasst und wird später in die Website einfliessen:
Vor dem Arztbesuch
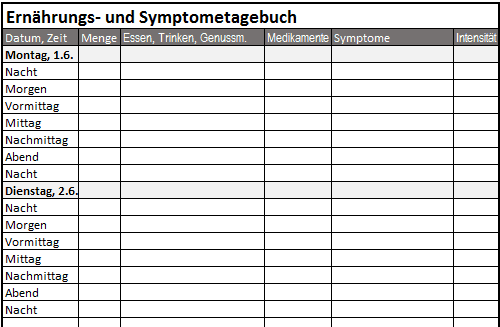
Ernährungs- und Symptomtagebuch
Beginnen Sie damit, in einer Tabelle möglichst lückenlos einzutragen, zu welcher Uhrzeit Sie was gegessen und getrunken haben (inkl. Genussmittel, Nahrungsergänzungsmittel, Stärkungsmittel, Medikamente) und wann welche Symptome in welcher Intensität vorhanden waren. Notieren Sie möglichst auch den genauen Namen und den Hersteller aller konsumierten Produkte (inkl. Saucen, Gewürzmischungen etc.) und bewahren Sie wenn möglich die Verpackung auf, um nachträglich die genaue Liste der Zutaten und Zusatzstoffe nachschauen zu können. Führen Sie diese Aufzeichnungen während mehrerer Tage oder Wochen. Bei dringenden medizinischen Problemen warten Sie natürlich nicht so lange, sondern suchen Sie je nach Situation sofort einen Arzt auf.
Auf welche Nahrungsmittel man reagiert, könnte man bei Verdacht auf eine Nahrungsmittelunverträglichkeit oder Nahrungsmittelallergie als Betroffener im Prinzip selbständig mittels einer Eliminationsdiät ausprobieren. Voraussetzung ist, dass man sich gut genug mit der Ernährungslehre, Lebensmittelkunde, Allergien und Unverträglichkeiten auskennt. Vorteil: Man kann bereits mit einer konkreten Beobachtung zum Arzt gehen. Kann man ihm bereits zahlreiche Lebensmittel nennen, welche Beschwerden verursachen (z.B. Fisch, Käse, alkoholische Getränke, Pizza), erleichtert dies die Diagnose. Mit Glück löst man vielleicht sogar das Problem, ohne dass ein Arztbesuch notwendig wird. Nachteile: Wenn dank der Eliminationsdiät die Symptome abklingen, und man dann doch zum Arzt geht, kann der bei seinen Untersuchungen gewisse Anzeichen für eine Erkrankung (hohe Histaminwerte, Entzündungszeichen etc.) nicht mehr finden. Bestimmte laboranalytische Untersuchungen oder gegebenenfalls eine Darmspiegelung sollte man durchführen, während man noch unter Symptomen leidet. Je nach Fall ist es vielleicht die bessere Wahl, wenn Sie noch mit dem Weglassen unverträglicher Nahrungsmittel warten und zuerst mit Ihrem Ernährungstagebuch zum Arzt gehen.
Wahl des Arztes
Grundsätzlich könnte jeder Allgemeinpraktiker / Hausarzt Sie beim hier beschriebenen Vorgehen begleiten, gegebenenfalls notwendige differenzialdiagnostische Abklärungen durch Fachärzte oder Laboratorien in die Wege leiten, die Betreuung durch eine Ernährungsberatung veranlassen und eine individuelle Medikation verschreiben. Vielen Hausärzten fehlt jedoch das hierfür notwendige Spezialwissen oder sie verweigern sich dem Thema sogar komplett, weil in ihrem alten Lehrbuch noch nichts darüber steht. Erkundigen Sie sich bei Ihrem Arzt, ob er sich mit der Abklärung von Allergien und Unverträglichkeiten auskennt oder ob er bereit ist, sich anhand unserer Anleitung darauf einzulassen. Bei Zweifeln an unserem Vorgehen oder bei anderen Unsicherheiten oder Fragen kann er sich an ein Kompetenzzentrum für Mastozytose oder Allergologie in der Region wenden, um sich abzusichern (Adressen siehe weiter unten).
Möglich wäre auch, dass Sie sich vom Hausarzt an einen Spezialarzt bzw. an eine spezialisierte Klinik überweisen lassen, welche die Federführung übernimmt. Die sind allerdings meist überlastet. Teils müssen mehrmonatige Wartezeiten in Kauf genommen werden, und die wenigen begehrten Spezialisten wären froh, wenn die Hausärzte sie so weit wie möglich entlasten könnten.
Ansonsten bliebe noch die Möglichkeit, dass Sie sich einen anderen Hausarzt suchen.
Sie könnten auch eine(n) auf Nahrungsmittelunverträglichkeiten spezialisierte(n) Ernährungsberater(in) beauftragen. Die Krankenkasse trägt die Kosten für eine Ernährungsberatung jedoch nur, wenn dies vorgängig vom Arzt verordnet wurde.
Wenn Sie gar nirgends Unterstützung durch eine Fachperson finden sollten (das sollte heutzutage immer seltener vorkommen), bliebe noch als letzte Möglichkeit, auf eigene Faust Ernährungsexperimente zu machen. Dann jedoch bitte gezielt nach unserer Anleitung! Nach dem Zufallsprinzip mal dies, mal das wegzulassen, führt selten zum Ziel.
Empfehlenswerte Adressen von spezialisierten Fachärzten
Wir erhalten ständig eine Flut von Anfragen aus der ganzen Welt, welcher empfehlenswerte Spezialist die Histaminintoleranz diagnostizieren könne. Wir können leider nicht sämtliche Ärzte dieser Welt kennen, und wir können die Qualität ihrer Arbeit und ihren aktuellen Wissensstand nicht beurteilen. Wir geben deshalb keine individuellen Empfehlungen auf Anfrage ab, sondern verweisen hier lediglich ohne Gewähr auf allgemeine Adressverzeichnisse:
Allerdings fühlen sich viele der dort aufgeführten Mastzellspezialisten nicht zuständig für Histamin-Intoleranz und Mastzellaktivierungssyndrom, sondern möchten sich nur mit schon länger bekannten und besser erforschen Mastzellaktivierungserkrankungen befassen. Vielleicht haben Sie mehr Erfolg, wenn Sie sich an einen Allergologen, bevorzugt eines Universitätsspitals, wenden.
Das Arzt-Patientengespräch (Anamnese)
Als erstes versucht der Arzt, im Gespräch mit dem Patienten seine Vorgeschichte zu erfragen und das Problem genauer einzugrenzen (=Anamnese). Falls der Patient nicht bereits ein Ernährungstagebuch mit einer ausreichenden Zahl von Beobachtungen mitgebracht hat, beauftragt man ihn, ein solches während ca. 2 Wochen zu führen und in dieser Zeit vorerst noch eine konventionelle Vollernährung beizubehalten. (Was wegen anderen, bereits bekannten Unverträglichkeiten oder Allergien unverträglich ist, wird aber selbstverständlich weiterhin gemieden.)
Indizien für eine Histamin-Intoleranz:
- Der Patient leidet unter einer Symptomatik wie auf der Seite Symptome beschrieben. Typischerweise beginnen diese rund 15-30 min nach Beginn der Nahrungsaufnahme und klingen nach wenigen Stunden wieder ab (je nach dem, wie schnell der Darm die Nahrung transportiert).
- Dem Patienten gelang es bereits, einzelne der auf der Seite Therapie > Ernährungsumstellung genannten Auslöser zu identifizieren. Dies muss jedoch nicht unbedingt reproduzierbar sein, weil das gleiche Lebensmittel oder Gericht einmal sehr viel und ein anderes Mal nur wenig Histamin enthalten kann.
- Unter einer histaminarmen Diät bleiben die Symptome aus oder sind zumindest deutlich schwächer ausgeprägt. Sollten noch andere, unentdeckte oder unbehandelte Erkrankungen bestehen, kann allerdings keine deutliche Besserung der Symptome beobachtet werden.
- Unter den Medikamenten, die der Patient in der Vorgeschichte eingenommen hatte, befinden sich solche, die als Histaminliberatoren oder DAO-Hemmer bekannt sind. Das Ersetzen oder Absetzen der unverträglichen Wirkstoffe bringt eine Besserung.
- Mit der Medikation wie auf der Seite Therapie > Medikamente beschrieben kann das Auftreten von Symptomen ganz oder teilweise verhindert werden.
Hierbei handelt es sich nicht um eindeutige und spezifische Diagnosekriterien. Die hier erwähnten Indizien oder Kriterien können z.B. auch auf das Mastzellaktivitätssyndrom MCAS zutreffen, welches sich derzeit nicht zufriedenstellend von der HIT abgrenzen lässt.
Beim Versuch, eine Histamin-Intoleranz zu diagnostizieren, steht man vor folgenden Schwierigkeiten:
- Unverträgliche Nahrungsmittel sind in sämtlichen Lebensmittelkategorien zu finden. Viele Speisen sind je nach Frische und Zusammensetzung nur manchmal unverträglich, werden beim nächsten Mal aber vielleicht wieder vertragen. So scheinen die Reaktionen dem Uneingeweihten nicht so leicht reproduzierbar und deren Interpretation kann etwas verwirrend sein.
- Der Patient leidet oft unter einer grossen Palette verschiedener Symptome, die kommen und gehen. Diese Symptome sind unspezifisch, d.h. es gibt eine Vielzahl anderer Ursachen, welche ebenfalls solche Symptome hervorrufen können. Die Art der Symptome lässt deshalb keine Rückschlüsse auf die Ursache zu.
- Die üblichen Parameter einer Routineuntersuchung zeigen ein normales Bild und lassen den Patienten als vermeintlich gesund erscheinen. Ärzte ohne Kenntnisse in Allergologie und Unverträglichkeiten machen dann meist den Fehler, den Patienten für besonders wehleidig oder krankhaft aufmerksamkeitsbedürftig zu halten, ihn als Simulanten oder Internethypochonder abzustempeln oder ihm einzureden, seine Symptome seien bloss eingebildet oder psychosomatisch hervorgerufen.
- Mit der in der evidenzbasierten Medizin („Schulmedizin“) üblichen Symptombekämpfungsmentalität kommt man hier nicht weiter. Mit einer symptomatischen Behandlung erreicht man bestenfalls bescheidene kurzfristige Erfolge oder verursacht sehr häufig sogar mit der Wahl eines unverträglichen Medikamentes eine Verschlimmerung. Zudem beseitigt man damit die fortbestehende körperliche Ursache nicht, so dass die Symptome immer wieder von neuem auftreten werden.
- Die körperliche Ursache der Histamin-Intoleranz ist noch nicht zweifelsfrei geklärt und weiterhin umstritten. Das führt dazu, dass sogar die Existenz der Erkrankung von einigen Fachpersonen und Zeitungsartikelschreibern noch angezweifelt wird. Umstritten ist dabei jedoch nicht das Krankheitsbild an sich. Das Phänomen existiert zweifellos, ist nicht eingebildet und es gibt eine funktionierende Therapie. Umstritten ist lediglich, in welchen Fällen tatsächlich eine enzymatische Histamin-Abbaustörung für die beobachtete Histaminempfindlichkeit verantwortlich ist. Und zutreffendenfalls: Was dann im Einzelfall die Ursache der enzymatischen Abbaustörung ist. Die Unsicherheit, ob Histamin-Intoleranz (=DAO-Abbaustörung) die richtige Bezeichnung für das beobachtete Phänomen ist, soll kein Hinderungsgrund sein, den Betroffenen zu helfen.
Differenzialdiagnostik
Da eine HIT nicht direkt diagnostizierbar ist, ist es wichtig, nach anderen Ursachen zu suchen und diese auszuschliessen, so dass noch die HIT als wahrscheinliche Verdachtsdiagnose übrig bleibt. Dies nennt man Differentialdiagnose. Für eine histaminvermittelte allergieähnliche Symptomatik kommen nebst enzymatischen Histamin-Abbaustörungen zahlreiche weitere körperliche Ursachen oder Erkrankungen in Frage, von denen womöglich einige noch gar nicht bekannt sind. Wir können hier unmöglich abschliessend darauf eingehen, sondern müssen dies den spezialisierten Ärzten überlassen. Ein paar Beispiele seien hier dennoch genannt:
- Echte Allergien (diagnostizierbar z.B. mittels Prick-Test oder durch den Nachweis von Antikörpern gegen Allergene). Z.B. Nahrungsmittelallergien, Pollenallergien, Hausstaubmilbenallergie, Schimmelpilzallergie. Nicht zu vergessen die Kreuzreaktionen (Kreuzallergien) auf diverse Nahrungsmittel. Echte Nahrungsmittelallergien sind recht selten im Vergleich zu nichtallergischen Nahrungsmittelunverträglichkeiten. Leicht zu übersehen sind lokale intestinale Allergien, die zwar IgE-vermittelt, aber seronegativ sind. Solche seronegativen Allergien können nicht mittels Blut- oder Pricktests entdeckt werden, sondern erfordern eine Darmlavage [Raithel et al. 2002].
- Unverträglichkeiten. Z.B. Laktose-Intoleranz, Fructose-Malabsorbtion, Sorbit-Unverträglichkeit, Salicylat-Intoleranz.
- Autoimmunerkrankungen. Zöliakie, Lupus, Schilddrüsenerkrankungen, Diabetes, ...
- Mastzellaktivierungserkrankungen (MCAD): Mastzellaktivitätssyndrom (MCAS), systemische Mastozytose (SM). Das MCAS ist sehr häufig. Wahrscheinlich ist ein zweistelliger Prozentsatz der Bevölkerung davon betroffen. Es ist ebenfalls nur schwer zu diagnostizieren. Auch ist es noch nicht klar, wie man das MCAS von der HIT abgrenzen soll, wenn der laboranalytische Nachweis nicht gelingt. Die alte Lehrmeinung, dass man eine Mastozytose mittels Bestimmung der Tryptase im Blut ausschliessen könne, ist inzwischen überholt. Beim Mastzellaktivierungssyndrom kann in den meisten Fällen keine erhöhte Serumtryptase nachgewiesen werden.
Oft liegen mehrere Erkrankungen gleichzeitig vor, was die Diagnosefindung zu einem schwierigen und langwierigen Prozess macht. Findet man eine andere Erkrankung, bedeutet dies nicht, dass man eine Histamin-Intoleranz ausschliessen kann.
Diagnose

Die Diagnose der Histamin-Intoleranz muss wohl bis auf weiteres als eine Ausschlussdiagnose und Verdachtsdiagnose betrachtet werden: Wenn nach gründlicher Untersuchung andere Ursachen ausgeschlossen werden können, bleibt noch die Vermutung übrig, dass es entweder eine Histamin-Unverträglichkeit oder ein Mastzellaktivierungssyndrom sein muss.
Es gibt ein paar laboranalytische Methoden, die ergänzend als Indiz herangezogen werden können (siehe weiter unten). Diese Methoden sind aber nicht aussagekräftig in dem Sinne, dass sie eine Unverträglichkeit gegenüber Histamin eindeutig feststellen oder ausschliessen könnten.
Der sinnvollste und zuverlässigste Ansatz, um herauszufinden, ob man auf Histamin in der Nahrung reagiert, ist die Durchführung der diagnostischen Histamin-Eliminationsdiät. Oder anders gesagt: Die Therapie wird versuchsweise während einer begrenzten Zeitdauer durchgeführt, um zu überprüfen, wie der Patient darauf anspricht. Das mag für Ärzte ein ungewohntes Vorgehen sein. Idealerweise möchte der Arzt ein Laborergebnis, welches die Diagnose bestätigt, und dann wird anhand der Diagnose die geeignete Therapie ausgewählt. Hier bleibt aber mangels zuverlässiger laboranalytischer Diagnostik nichts anderes übrig, als im Anamnesegespräch zu einer Verdachtsdiagnose zu gelangen und dann den Patienten versuchsweise so zu behandeln, als wäre es eine Histaminose, um zu überprüfen, ob man damit eine Besserung erzielt. Ein Abklingen der Symptome beweist zwar noch immer nicht, dass es sich um eine enzymatische Histamin-Abbaustörung handelt, aber das Hauptziel, das Leiden des Patienten zu beenden, wäre erreicht.
Ausführliche Informationen zur diagnostischen Eliminationsdiät finden Sie auf der Seite Therapie und den dazu gehörenden Unterseiten, insbesondere auf der Seite Ernährungsumstellung, oder im Buch „Mastzellenfreundliche und histaminarme Küche“.
Diagnosekriterien der Histamin-Unverträglichkeit
Wie oben erwähnt, sind dies keine eindeutigen Diagnosekriterien, sondern Indizien, die eine Verdachtsdiagnose erlauben. Eine klare Abgrenzung vom Mastzellaktivierungssyndrom (MCAS) ist hiermit nicht möglich. Diagnoseschema in Anlehnung an: [Reese et al. 2012; Maintz and Novak 2007; Wenzel 2013]
- Andere Ursachen konnten differenzialdiagnostisch ausgeschlossen werden oder vermögen nicht die gesamte Symptomatik zu erklären.
- Mindestens zwei mutmassliche Histaminsymptome vorhanden, die eine therapeutische Intervention erfordern
- Besserung unter einer Histamin-Auslassdiät
- Besserung durch H1- und H2-Antihistaminika (Histaminrezeptorantagonisten) in Kombination
Einzelne Autoren empfehlen zusätzlich folgende Parameter zu erheben und in die Diagnose einzubeziehen [Maintz and Novak 2007]. Wir und andere Autoren halten dies nicht für aussagekräftig [Reese et al. 2017; Wenzel 2013].
- DAO-Aktivität im Serum oder in Dünndarmschleimhautbiopsien
- Plasmahistaminspiegel
- Doppelblinde, placebokontrollierte Histamin-Provokation
Laboranalytische Diagnosemethoden
Die laboranalytische Bestimmung der Enzymmenge oder der Konzentration von Histamin und seinen Abbauprodukten in Blut, Urin oder Stuhl, sowie Gentests, können bei der Diagnosefindung als Indizien mit einbezogen werden, sind aber isoliert betrachtet keine zuverlässigen Indikatoren bzw. jeder Test kann entweder nur ganz bestimmte Störungen im Histaminstoffwechsel aufzeigen, übersieht aber die anderen möglichen Störungen, oder er kann eine Anomalie eines Wertes feststellen, liefert aber keine Aussage zur Ursache. Die Bestimmung solcher Parameter kann in der richtigen Kombination und im Hinblick auf bestimmte, aus der Anamnese hervorgehende Fragestellungen, vielleicht schon manchmal sinnvoll sein, setzt aber voraus, dass der Arzt sie auch richtig zu interpretieren weiss. Hier erläutern wir die wichtigsten Diagnosemethoden:
Blutuntersuchungen
Histaminkonzentration im Blut (=Histaminspiegel, Blutplasmaspiegel, Blutserumspiegel)
Die Bestimmung des Histamin-Spiegels hat alleine so gut wie keine Aussagekraft. Die Konzentration von Histamin im Blut ist keine konstante Grösse, sondern unterliegt ständigen Schwankungen, abhängig von der vor der Blutabnahme konsumierten Mahlzeit und weiteren Umweltfaktoren. Ein erhöhter Histaminspiegel könnte nebst HIT auch andere Ursachen haben.
DAO-Konzentration im Blutplasma oder Blutserum (DAO-Spiegel)
Die Bestimmung der Konzentration des Histamin abbauenden Enzyms Diaminoxidase (DAO) im Blut ist wohl der am häufigsten gemessene Parameter. Die Aussagekraft ist aber auch hier sehr beschränkt. Die Produktion des Enzyms kann durch äussere Einflüsse zeitlich grossen Schwankungen unterliegen, so dass im Extremfall bei ein und derselben Person einmal ein Wert von Null und bei einer späteren Untersuchung vielleicht wieder ein normaler Wert gemessen werden kann. Seine Bestimmung ist nur eine Momentaufnahme. Der DAO-Wert im Blut lässt nicht wirklich eine Aussage zu, ob auch im Darm zu wenig DAO gebildet wird [Reese et al. 2012], und auf die DAO-Menge im Darm kommt es ja hauptsächlich an. Oft wird ausser Acht gelassen, dass es nebst einem zu tiefen DAO-Spiegel noch weitere mögliche Ursachen für eine Histaminose gibt. Der Histaminstoffwechsel kann auch an anderen Stellen gestört sein, so dass auch bei normaler DAO-Konzentration trotzdem eine Histaminose vorliegen kann. Bei einem Gendefekt des DAO-Gens kann zum Beispiel das Enzym in normalen Mengen produziert werden, aber funktionsvermindert oder funktionsunfähig sein, und daher im Extremfall null Enzymaktivität trotz normaler DAO-Konzentration aufweisen. Vielleicht ist auch gar nicht der Abbauweg über die exkretorische DAO, sondern der intrazelluläre Abbau über die HNMT gestört, was dieser Test ebenfalls übersehen würde. Deshalb ist es nicht verwunderlich, dass in Studien kein brauchbarer Zusammenhang zwischen dem DAO-Wert und dem Vorhandensein von Histaminsymptomen gefunden werden kann [Töndury et al. 2008, Kofler et al. 2009]. Das Testresultat wird oft in der Masseinheit U/ml angegeben. Das ist genau genommen keine Konzentration, sondern die theoretische Volumenaktivität (Substratmenge, die in einer bestimmten Zeit pro ml Blutserum oder Blutplasma umgesetzt werden könnte. Mehr dazu siehe im folgenden Abschnitt "Enzymaktivität der Diaminoxidase (DAO)"!
Enzymaktivität der Diaminoxidase (DAO) im Blutplasma oder Blutserum
Einige Labors geben an, die Enzymaktivität der Diaminoxidase (DAO) zu bestimmen. Diese Bezeichnung kann jedoch in die Irre führen. Gemessen wird in Wirklichkeit meist die DAO-Konzentration im Blutplasma oder Blutserum (DAO-Spiegel). Dann wird berechnet, wie hoch die Enzymaktivität wäre, wenn das Enzym die maximal mögliche Aktivität der voll funktionierenden Enzymvariante hätte. Produziert der Körper aber auf Grund eines Gendefektes eine nicht optimal funktionierende Enzymvariante, so entspricht der mit dieser Methode berechnete Wert nicht der tatsächlichen Enzymaktivität bei der getesteten Person. Vertraut ein hierin wenig erfahrener Arzt dem Laborwert ohne dieses Wissen, so wird er in diesem Fall die falschen Schlüsse ziehen. Angegeben wird üblicherweise die theoretische Volumenaktivität (d.h. die Enzymaktivität in einer bestimmten Menge der Lösung, z.B. U/ml). Die Enzymaktivität wird in Units (Abkürzung: U) angegeben und ist definiert als diejenige Enzymmenge, die unter Standardbedingungen pro Minute ein µmol Substrat (in diesem Fall Histamin) umsetzt.
Direkt die tatsächliche Aktivität der DAO im Blut zu bestimmen war bis anhin zwar experimentell möglich, aber methodisch extrem anspruchsvoll, fehleranfällig und teuer. Ein neues Testkit der Firma sciotec macht jetzt aber auch dies möglich: DAO-REA® zur direkten Bestimmung der DAO Aktivität in Serum oder Plasma.
Molekulare Diagnostik (Gentest = Genanalyse = DNA-Analyse = DNS-Test)
Aus der Seite Histaminose > Ursachen-Überblick geht klar hervor, dass eine Histaminose viele verschiedene Ursachen haben kann, von denen nur ein Teil genetisch bedingt ist. Man geht davon aus, dass die meisten Fälle von Histaminose erworben und nicht vererbbar sind, oder dass zwar eine genetische Prädisposition besteht, die aber erst in Kombination mit anderen Faktoren (altersbedingt, erworben oder umweltbedingt) irgendwann im Laufe des Lebens zur Ausprägung einer Histaminose führt.
Am Histaminstoffwechsel sind mehrere Gene beteiligt. Die einen direkt (z.B. abbauende Enzyme), die anderen indirekt (z.B. Gene, welche für die Regulation anderer Gene zuständig sind). Von jedem dieser Gene existieren in der Bevölkerung verschiedene Varianten, von denen einige den Histaminhaushalt ungünstig beeinflussen können. Eine Übersicht über die involvierten Gene und bekannten Gendefekte findet man auf SNPedia (ohne Anspruch auf Vollständigkeit!) oder in der NCBI Gendatenbank (umfassend, aber auch mit nicht relevanten Abweichungen).
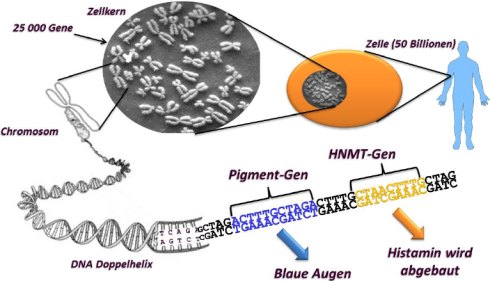
Damit Sie das Testergebnis Ihres Gentests besser verstehen können: Menschen haben einen doppelten Chromosomensatz. Jedes Gen ist in zweifacher Ausführung vorhanden; einmal von der Mutter, einmal vom Vater. Ein Gentest untersucht sinnvoller Weise beide Allele (Versionen) und kann zu jedem eine individuelle Aussage machen, welcher Polymorphismus vorliegt. Allerdings lässt sich nicht feststellen, welches der beiden Allele von welchem Elternteil stammt.
Allgemein kann man sagen:
- Gentests sind je nach angewendeter Methode vergleichsweise zuverlässige Testmethoden, die normalerweise eine eindeutige Ja/Nein-Aussage erlauben. Eine solche Ja/Nein-Aussage bezieht sich jedoch nur darauf, welche Genvarianten jemand trägt, sagt jedoch noch nichts über die Krankheitsrelevanz der untersuchten Gene aus. Es gibt zudem seltene Konstellationen, die ein falsches Testresultat liefern, ohne dass man dies erkennen könnte.
- Man muss genau nachfragen, wie gründlich ein bestimmter Test das Gen untersucht. Es gibt Tests, die das gesamte Gen plus angrenzende Regionen analysieren und hierbei jede beliebige Abweichung finden können. Auch solche, die man noch gar nicht kennt, weil sie selten sind. Meist wendet man jedoch viel kostengünstigere Tests an, die bloss einen einzelnen "Buchstaben" eines Gens untersuchen, nämlich eine bestimmte Stelle, die bereits dafür bekannt ist, dass Abweichungen meistens dort vorkommen. Alle anderen Abweichungen in diesem Gen werden dabei übersehen.
- Gentests sind sehr teuer. Die Kosten werden in der Regel nicht von der Krankenkasse übernommen.
- Welche Gendefekte von welchen Genen wie grosse Krankheitsrelevanz haben, ist noch nicht ausreichend geklärt. Erst recht ungeklärt ist, wie sich die individuellen Kombinationen der Genvarianten aller beteiligten Gene zusammen mit anderen körperlichen Ursachen und Umwelteinflüssen im Einzelfall auswirken.
- Um sicher zu sein, dass man keinen Gendefekt übersieht, müsste man eine grosse Zahl von Genen untersuchen.
- Nicht für alle Gene sind kommerzielle Tests in der Routinediagnostik erhältlich.
- Histamin-Abbaustörungen scheinen nach dem derzeitigen Wissensstand in den allermeisten Fällen im Laufe des Lebens erworben zu sein. Nur selten ist ein vererbter Gendefekt die (Haupt-)Ursache.
Aus diesen Gründen gibt es keinen Gentest, welcher die Frage "Histaminose ja oder nein?" pauschal beantworten könnte. Es gibt nur wenige Fälle, wo ein Gentest bei der Diagnose von Histamin-Erkrankungen Sinn machen würde. Man muss sorgfältig abwägen, wie viel Aufwand man betreiben will, und welchen Nutzen man davon hat. Im Folgenden werden die routinemässig erhältlichen Gentests kurz vorgestellt, ergänzt mit einer Einschätzung bezüglich Auftretenswahrscheinlichkeit und Krankheitsrelevanz der Genvarianten sowie der Aussagekraft des Tests:
HNMT-Gentest (Suche nach Gendefekten = Polymorphismen)
Seit November 2011 steht ein HNMT-Gentest zur Verfügung, welcher die zwei häufigsten abweichenden Genvarianten (Mutationen, Gendefekte, Polymorphismen) des HNMT-Gens (HNMT = Histamin-N-Methyltransferase) vergleichsweise zuverlässig nachweisen kann. Funktionsmindernde HNMT-"Gendefekte" sind sehr weit verbreitet. Die beiden häufigsten abweichenden Varianten verringern die Abbaukapazität der HNMT um rund die Hälfte. Eine von der SIGHI in Auftrag gegebene und von der Novogenia durchgeführte HNMT-Studie, von der wir uns erhoffen, die Auswirkungen besser einschätzen zu können, ist noch im Gange. Weitere Studienteilnehmer werden gesucht. Vorläufige Ergebnisse zeigen signifikante Zusammenhänge zwischen HNMT-Genvarianten und der Symptomatik. Die klinische Relevanz ist trotzdem noch ungenügend erforscht und kann nicht sehr gross sein. Es sieht vorläufig eher danach aus, als würde eine HNMT-Abbaustörung alleine noch keine schwerwiegende Histaminose auslösen. Vermutlich vermag sie erst in Kombination mit einer weiteren Störung im Histaminstoffwechsel das Problem zusätzlich zu verschärfen. Wir raten derzeit vom HNMT-Gentest ab, solange nicht erwiesen ist, dass er einen diagnostischen Nutzen hat.
Weitere Infos zur HNMT-Abbaustörung auf der Seite Diagnose > HNMT-Abbaustörung.
Bestelladressen
Bereits zwei Labors bieten unabhängig voneinander einen HNMT-Gentest an:
Novogenia GmbHTechnoparkstraße 4/20 | Molekulargenetisches Labor |
DAO-Gentest (Suche nach Gendefekten = Polymorphismen)
Seit April 2012 bietet das molekulargenetische Labor von Dr. Mato Nagel die Analyse des DAO-Gens als routinemässige klinische Diagnostikmethode an. Für die Diaminoxidase wird auch die Bezeichnung Amilorid-sensitive Aminoxidase (ABP1) verwendet. Nach aktuellem Wissensstand ist eine HIT in den meisten Fällen erworben und nur selten durch einen Gendefekt der DAO verursacht. Der DAO-Gentest macht folglich nur dann Sinn, wenn auf Grund anderer Laboranalysen Hinweise auf eine verminderte DAO-Aktivität vorliegen und auf Grund der Anamnese/Familiengeschichte eine genetische Ursache vermutet wird.
Weitere Infos zur DAO-Abbaustörung auf der Seite Histaminose > DAO-Abbaustörung.
Analyse von Urin und Stuhlproben
Methylhistamin im Urin
Manchmal wird das Methylhistamin im Urin bestimmt. Methylhistamin entsteht beim Abbau von Histamin durch das Enzym HNMT. Hohe Werte können bedeuten, dass Histamin aus irgendeinem Grund im Übermass vorhanden ist und zu Methylhistamin abgebaut wird. Dabei stellen sich folgende Probleme:
- Auch andere Erkrankungen führen zu erhöhten Methylhistaminwerten. Bei Nahrungsmittelallergikern entsteht sehr viel Histamin im Magen-Darm-Trakt, welches weitgehend über die Leber zum Methylhistamin abgebaut und über den Urin ausgeschieden wird [Raithel und Hahn 1998]. Bei Mastzellaktivierungserkrankungen (MCAD) wird ebenfalls viel Histamin freigesetzt und als Methylhistamin ausgeschieden. Ferner kommen entzündliche, hämatolymphatische oder endokrinologische Erkrankungen in Betracht [Raithel et al. 2002].
- Der Messwert wird beeinflusst durch den Proteingehalt der Nahrung.
- Wenn eine Funktionsminderung der HNMT Ursache der zu hohen Histaminwerte ist, dann wird man trotz hohen Histaminwerten nur wenig Methylhistamin finden, weil ja eben der Abbau zu Methylhistamin vermindert ist.
Die Messung des Methylhistamins kann folglich isoliert betrachtet nicht anzeigen, ob eine HIT vorliegt oder nicht.
Histamin im Stuhl
Wenn im Stuhl erhöhte Histaminspiegel nachgewiesen werden, kann dies verschiedene Ursachen haben:
- Im Darm wird zu wenig DAO (oder eine funktionsverminderte Variante der DAO) produziert. Das über die Nahrung aufgenommene und das im Darm von der Darmflora gebildete Histamin kann deswegen während der Darmpassage ungenügend abgebaut werden und wird über den Stuhl ausgeschieden.
- Die DAO wird durch Inhaltsstoffe von Lebensmitteln oder Medikamenten gehemmt. Das über die Nahrung aufgenommene und das im Darm von der Darmflora gebildete Histamin kann deswegen während der Darmpassage ungenügend abgebaut werden und wird über den Stuhl ausgeschieden.
- Eine Fehlbesiedlung des Darms mit unerwünschten Mikroorganismen (Fäulnisdysbiose) führt bei der Zersetzung des Nahrungsbreis zu vermehrter Bildung biogener Amine (z.B. Cadaverin, Putrescin, Histamin)
- Übermässige Degranulation von Mastzellen im Darm, z.B. wegen IgE-vermittelten Nahrungsmittelallergien, Mastozytose/MCAD oder Aufnahme von Histaminliberatoren.
Hauttests
Histamin-Pricktest
In der Literatur wird ein Haut-Pricktest zur Diagnose der Histamin-Intoleranz beschrieben [Kofler 2011]. So wie bei der positiven Kontrolle des Allergie-Hautpricktests wird ein Tropfen Histaminlösung auf die Haut gegeben und dann die Haut an dieser Stelle mit einer Nadel gepiekst. Dadurch dringt das Histamin in die Haut ein und löst lokal eine Histaminreaktion aus. Es bildet sich eine Quaddel oder eine juckende Schwellung wie bei einem Mückenstich. Dieser Test wäre einfach und kostengünstig, ist aber wegen seiner geringen Zuverlässigkeit und Aussagekraft keine geeignete Diagnosemethode. Wir vermuten, dass eine solche Reaktion eher eine Mastzellaktivierung als eine DAO-Abbaustörung anzeigt.
Alternativmedizinische Diagnosemethoden
Die Alternativmedizin wird deshalb nicht zur evidenzbasierten Medizin ("Schulmedizin") gezählt, weil für die alternativmedizinischen Methoden bisher kein wissenschaftlicher Nachweis erbracht werden konnte, dass sie aussagekräftig oder wirksam wären. Teils konnte sogar gezeigt werden, dass sie nicht wirksam sind. Auf die Alternativmedizin weicht man hauptsächlich dann aus, wenn man mit den Schulmedizinern nicht mehr weiter kommt. Bei der Histaminose wäre eigentlich ausreichend bekannt, wie der Histaminstoffwechsel funktioniert und wie man die Krankheit schulmedizinisch erfolgreich therapieren (aber leider meistens nicht heilen) könnte. Trotzdem verlieren die Schulmediziner immer noch grosse "Marktanteile" an die Alternativmediziner, weil sie mit Desinteresse, Symptombekämpfungsmentalität, Zeitmangel, Unverständnis und Überforderung infolge ungenügender Weiterbildung ihre Kunden vertreiben. Über den Erfolg alternativmedizinischer Methoden erhalten wir widersprüchliche Rückmeldungen von Betroffenen. Bei einigen funktioniert es, bei anderen nützt es nichts oder nur kurzzeitig, und viele berichten auch von markanten Verschlechterungen bei bestimmten Behandlungsmethoden. Wir beschränken uns vorerst auf das Sammeln und Auswerten von Rückmeldungen und halten uns mit Empfehlungen zurück.
Wichtig: Sobald bei Ihnen die Diagnose einigermassen feststeht, teilen Sie bitte allen Ärzten und Therapeuten, von denen Sie zuvor erfolglos untersucht wurden, mit, was die Ursache war und wie viel besser es Ihnen nun dank dieser Diagnose geht. So geben Sie den Ärzten eine Vorstellung davon, wie weit verbreitet die Histaminose heute ist, und setzen hoffentlich einen Lernprozess in Gang. (Die meisten Ärzte hatten während ihres Medizinstudiums vor Jahrzehnten noch nichts von Histaminose gehört.) Dank Ihrer Mithilfe werden immer mehr Ärzte die Histaminose kennen und beim nächsten Fall an diese Möglichkeit denken.
Wir wünschen viel Experimentierfreude und Durchhaltewillen und hoffen auf gutes Gelingen!
Geführter Rundgang: Weiter zur Seite
Therapie
Quellenangaben
Tipp: Der "zurück"-Button Ihres Browsers bringt Sie zur vorherigen Stelle zurück.
| J | Zurück zur vorherigen Stelle |
|---|---|
| Jarisch 2004 | Jarisch, Reinhart: "Histamin-Intoleranz, Histamin-Intoleranz und Seekrankheit", Thieme-Verlag, 2. Auflage, 2004. ISBN 3-13-105382-8 |
| K | Zurück zur vorherigen Stelle |
| Kofler et al. 2009 | H. Kofler, W. Aberer, M. Deibl, Th. Hawranek, G. Klein, N. Reider und N. Fellner: "Diaminoxidase keine diagnostische Hilfe bei Histaminintoleranz", Allergologie, vol. 32, no. 3, pp. 105–109, 2009. http://www.dustri.com/nc/de/deutschsprachige-zeitschriften/mag/allergologie/vol/jahrgang-32-3/issue/maumlrz-1.html (Nur Abstract kostenlos abrufbar) |
| Kofler et al. 2011 | Lukas Kofler, Hanno Ulmer, Heinz Kofler: "Histamine 50-Skin-Prick Test: A Tool to Diagnose Histamine Intolerance", ISRN AllergyVolume 2011 (2011), Article ID 353045, 5 pages. doi:10.5402/2011/353045. http://www.isrn.com/isrn/allergy/2011/353045/, abgerufen am 25.11.2011. |
| M | Zurück zur vorherigen Stelle |
| Maintz and Novak 2007 | Maintz L, Novak N.: "Histamine and histamine intolerance." Am J Clin Nutr. 2007 May;85(5):1185-96. https://pubmed.ncbi.nlm.nih.gov/17490952 Frei zugänglicher Artikel. |
| Maintz et al. 2006 | Maintz, Laura; Bieber, Thomas; Novak, Natalija: "Die verschiedenen Gesichter der Histaminintoleranz: Konsequenzen für die Praxis (Histamine Intolerance in Clinical Practice)", Deutsches Ärzteblatt 2006; 103(51-52). http://www.aerzteblatt.de/V4/archiv/artikel.asp?id=53958, abgerufen am 25.08.2009. |
| R | Zurück zur vorherigen Stelle |
| Raithel et al. 2002 | Raithel, Martin; Hahn, Eckhart Georg; Baenkler, Hanns-Wolf: "Klinik und Diagnostik von Nahrungsmittelallergien: Gastrointestinal vermittelte Allergien Grad I bis IV." Dtsch Arztebl 2002; 99(12): A-780 / B-641 / C-599. http://www.aerzteblatt.de/archiv/30916/Klinik-und-Diagnostik-von-Nahrungsmittelallergien-Gastrointestinal-vermittelte-Allergien-Grad-I-bis-IV. |
| Raithel und Hahn 1998 | Raithel M, Hahn EG: "Funktionsdiagnostische Tests zur Objektivierung von gastrointestinal vermittelten Allergieformen. Allergologie 1998; 21/2: 51–64. Gelesen in: Raithel, Martin; Hahn, Eckhart Georg; Baenkler, Hanns-Wolf: "Klinik und Diagnostik von Nahrungsmittelallergien: Gastrointestinal vermittelte Allergien Grad I bis IV." Dtsch Arztebl 2002; 99(12): A-780 / B-641 / C-599. http://www.aerzteblatt.de/archiv/30916/Klinik-und-Diagnostik-von-Nahrungsmittelallergien-Gastrointestinal-vermittelte-Allergien-Grad-I-bis-IV. |
| Reese et al. 2017 | Imke Reese, Barbara Ballmer-Weber, Kirsten Beyer, Thomas Fuchs, Jörg Kleine-Tebbe, Ludger Klimek, Ute Lepp, Bodo Niggemann, Joachim Saloga, Christiane Schäfer, Thomas Werfel, Torsten Zuberbier, Margitta Worm: "Leitlinie zum Vorgehen bei Verdacht auf Unverträglichkeit gegenüber oral aufgenommenem Histamin. Leitlinie der Deutschen Gesellschaft für Allergologie und klinische Immunologie (DGAKI), der Gesellschaft für Pädiatrische Allergologie und Umweltmedizin (GPA), des Ärzteverbandes Deutscher Allergologen (ÄDA) und der Schweizerischen Gesellschaft für Allergologie und Immunologie (SGAI)". AWMF 2017 http://www.awmf.org/uploads/tx_szleitlinien/061-030l_S1_Verdacht_auf_Histaminunvertr%C3%A4glichkeit_2017-02.pdf (646 kb). (Leitlinie Histaminunverträglichkeit. Konsensusdokument.) ENGLISCHE FASSUNG: Reese I, Ballmer-Weber B, Beyer K, Fuchs T, Kleine-Tebbe J, Klimek L, Lepp U, Niggemann B, Saloga J, Schäfer C, Werfel T, Zuberbier T, Worm M. German guideline for the management of adverse reactions to ingested histamine. Guideline of the German Society for Allergology and Clinical Immunology (DGAKI), the Society for Paediatric Allergology and Environmental Medicine (GPA), the Association of German Allergologists (AeDA) and the Swiss Society for Allergology and Immunology (SGAI). Allergo J Int 2017;26:72–9 DOI: 10.1007/s40629-017-0011-5 https://link.springer.com/content/pdf/10.1007%2Fs00210-016-1247-1.pdf (437 kb). |
| Reese et al. 2012 | Imke Reese, Barbara Ballmer-Weber, Kirsten Beyer, Stephan Erdmann, Thomas Fuchs, Jörg Kleinetebbe, Ludger Klimek, Ute Lepp, Margot Henzgen, Bodo Niggemann, Joachim Saloga, Christiane Schäfer, Thomas Werfel, Torsten Zuberbier, Margitta Worm: "Vorgehen bei Verdacht auf Unverträglichkeit gegenüber oral aufgenommenem Histamin. Leitlinie der Deutschen Gesellschaft für Allergologie und klinische Immunologie (DGAKI), der Gesellschaft für Pädiatrische Allergologie und Umweltmedizin (GPA) und des Ärzteverbandes Deutscher Allergologen (ÄDA)". AWMF 2012 http://dgaki.de/wp-content/uploads/2010/05/Leitlinie_Histaminunverträglichkeit2012.pdf (177 kb). http://www.awmf.org/uploads/tx_szleitlinien/061-030l_S1_Histaminunverträglichkeit_2012.pdf (177 kb). (Leitlinie zur Diagnose des oralen Histaminsyndroms. Konsensusdokument.) |
| S | Zurück zur vorherigen Stelle |
| SIGHI | Die Empfehlungen auf dieser Seite sind aus den Erfahrungen und Anschauungen von betroffenen Laien hervorgegangen und widerspiegeln lediglich unseren aktuellen Stand des Unwissens. Von Fachpersonen haben wir bisher keine Unterstützung bei der Ausarbeitung erhalten. |
| T | Zurück zur vorherigen Stelle |
| Töndury et al. 2008 | Töndury, B; Wüthrich, B; Schmid-Grendelmeier, P; Seifert, B; Ballmer-Weber, B: "Histaminintoleranz : Wie sinnvoll ist die Bestimmung der Diaminoxidase-Aktivität im Serum in der alltäglichen klinischen Praxis?", Allergologie, 31(8):350-356. 2008. https://www.zora.uzh.ch/5336/ |
| W | Zurück zur vorherigen Stelle |
| Wenzel 2013 | Katharina Wenzel, geb. Lipinski: "Histaminintoleranz - Was ist die Evidenz?". Bachelorarbeit. Hochschule für Angewandte Wissenschaften Hamburg, Fakultät Life Sciences, Studiengang Ökotrophologie. 26.08.2013. Begutachtet durch: Prof. Dr. Silya Ottens, Prof. Dr. Christine Behr-Völtzer. http://edoc.sub.uni-hamburg.de/haw/volltexte/2014/2388/pdf/BA_Katharina_Wenzel.pdf (Literaturrecherche, Meta-Analyse) |
| Wöhrl et al. 2004 | Wöhrl S, Hemmer W, Focke M, Rappersberger K, Jarisch R.: "Histamine intolerance-like symptoms in healthy volunteers after oral provocation with liquid histamine.". Allergy Asthma Proc. 2004 Sep-Oct;25(5):305-11. Floridsdorf Allergy Center (FAZ), Vienna, Austria. http://www.ncbi.nlm.nih.gov/pubmed/15603203 (50% von zehn gesunden Frauen ohne Anzeichen von Nahrungsmittelunverträglichkeiten in der Vergangenheit reagierten in einer doppelblinden, placebokontrollierten Studie auf die Gabe von 75 mg Histamin in flüssiger Form mit Symptomen, während keine einzige Person auf das Placebo reagierte. Teilweise traten die Reaktionen zeitlich stark verzögert auf.) |
| Z | Zurück zur vorherigen Stelle |
| Zopf et al. 2009 | Zopf, Yurdagül; Baenkler, Hanns-Wolf; Silbermann, Andrea; Hahn, Eckhart G.;Raithel, Martin: "Differenzialdiagnose von Nahrungsmittelunverträglichkeiten / The Differential Diagnosis of Food Intolerance". Dtsch Arztebl Int 2009; 106(21): 359-69 |
![[SIGHI]](../pics/logo_sighi_160x160_terracotta.png)
![Referat Diagnose der HIT [Vortrag-Titelbild]](../pics/vortrag-cover_191109_davos.jpg)